Cirugía Esofago-gástrica Funcional
ACALASIA
La acalasia de cardias es un trastorno motor esofágico primario caracterizado por la ausencia de peristalsis esofágica (el esófago no se contrae bien y por tanto no propulsa correctamente la comida) y por una relajación anormal o incompleta del esfínter esofágico inferior (lo que hace que la comida quede atascada y no pase con normalidad al estómago). Conduce anatómicamente a una hipertrofia de la musculatura de la parte final del esófago y a una dificultad para tragar, que empeora con el paso del tiempo, a la vez que el esófago se va dilatando progresivamente.
Es una enfermedad rara, de causa desconocida, para la cual aún no se dispone de un tratamiento curativo y todos los tratamientos que se realizan tienen una intención paliativa. El esófago continuará enfermo, siendo por tanto una enfermedad crónica.
no borrar
¿Cómo se trata la acalasia quirúrgicamente?
En 1913 Ernest Heller realizó el primer tratamiento quirúrgico de la acalasia, mediante una miotomía por vía abierta o laparotomía, es decir seccionó las fibras musculares hipertrofiadas de la parte final del esófago para paliar la ausencia de relajación de las mismas, y lo hizo inicialmente en la cara anterior y posterior de esófago, es decir, llevaba a cabo una “doble miotomía” o sección muscular.
Fue su discípulo Zaaijer en 1923 quien comenzó a realizar la miotomía quirúrgica abierta de forma única en la cara anterior del esófago, como actualmente se realiza.
En 1991 Cushieri realizaría la primera miotomía quirúrgica por laparoscopia que hasta el momento actual se ha convertido en la mejor forma de paliar la dificultad para tragar que tienen los pacientes que padecen acalasia, siendo el tratamiento que ha demostrado mejores resultados a largo plazo y con el que se comparan el resto de técnicas endoscópicas que también se realizan para tratar esta rara enfermedad.
Los cirujanos pronto aprendimos que la realización de una miotomía por sí sóla mejora la dificultad para tragar pero induce la aparición de reflujo gastroesofágico (como también ocurre con algunas técnicas endoscópicas como el POEM).
De ahí la necesidad de asociar a la miotomía una técnica antirreflujo, incompleta o parcial, que evite la aparición de reflujo postratamiento. Cuestión esta que no se lleva a cabo cuando se realizan tratamientos endoscópicos como la dilatación o el POEM y por eso están gravadas con tasas de reflujo preocupantes postratamiento.
Nuestro grupo se ha mantenido realizando la miotomía en la cara anterior del esófago asociada a una funduplicatura tipo Dor (de 180º anterior), por laparoscopia o por cirugía robótica, desde que comenzáramos a realizarla de forma mínimamente invasiva en 1995 y se ha convertido en nuestra técnica de elección para el tratamiento inicial de cualquier tipo de acalasia en todo paciente operable.
Siempre asociamos este mecanismo antirreflujo a la miotomía, ya que ha demostrado con el paso del tiempo un buen compromiso en el control del reflujo gastroesofágico que podríamos considerar un efecto colateral secundario a la sección del músculo del esfínter esofágico inferior para mejorar la disfagia.
¿Es eficaz la cirugía para tratar la acalasia?
La eficacia de esta técnica en la resolución de la disfagia o dificultad para tragar producida por la acalasia primaria alcanza el 90% de nuestros pacientes intervenidos y seguidos ya a muy largo plazo (a más de 20 años), no necesitando ningún tratamiento adicional.
¿Es frecuente el reflujo después del tratamiento quirúrgico de la acalasia?
El reflujo ácido postoperatorio tras la miotomía de Heller+Dor laparoscópica, tal y como la realizamos, afecta al 10% de pacientes a medio plazo en nuestra serie de más de 150 pacientes operados, y empeora conforme pasan los años llegando a afectar a un 20% a más de 20 años de seguimiento, si bien se controla de forma satisfactoria con tratamiento médico (inhibidores de la bomba de protones tipo
omeprazol, pantoprazol o esomeprazol).
¿Es aconsejable realizar otros tratamientos antes de realizar cirugía de la acalasia?
Preferimos evitar el tratamiento preoperatorio con otros procedimientos endoscópicos (toxina botulínica, dilataciones o POEM), ya que condicionan una mayor dificultad técnica a la cirugía realizada posteriormente y un mayor riesgo de perforación mucosa intraoperatoria, con el riesgo añadido que esto conlleva.
Somos partidarios de reservar el POEM (Peroral Endoscopic Myotomy) y la dilatación endoscópica para aquellos casos que no mejoran con la cirugía o aquellos que empeoran, tras una mejoría inicial, con el paso del tiempo. Estos tratamientos podrían beneficiar a nuestros pacientes operados si con la cirugía no hubiera mejoría o empeoraran los síntomas con el tiempo (menos de un 10%).
En nuestras manos la cirugía mínimamente invasiva de la acalasia ha resultado ser una cirugía segura en base al escaso número de complicaciones registradas, de ahí que sea nuestra propuesta inicial.
Proceso de tratamiento quirúrgico de la acalasia
El proceso comienza con la primera consulta y finaliza con la última revisión en consultas, previa al alta.
no borrar
1ª Consulta
Anamnesis, exploración física y solicitud o recopilación de estudios. Imprescindibles: Manometría esofágica, Estudio radiológico EGD, Endoscopia y TAC toracoabdominal.
ESTUDIO PREOPERATORIO
- Analítica completa con estudio de coagulación, electrocardiograma y Rx tórax (si precisa en función de antecedentes personales y edad). Valoración Preoperatoria.
- No precisa ningún tipo de preparación digestiva especial antes de la cirugía.
- Sólo precisa ayunas de 6 horas antes de la Intervención quirúrgica después de haber cenado sólo líquidos.
El día de la cirugía
- No coma ni beba nada después de la medianoche anterior a la cirugía, si la intervención se va a realizar en horario de mañana o ayunas después del desayuno si se va a realizar en horario de tarde.
- Se le indicará a qué hora debe presentarse para realizar el ingreso hospitalario.
- No traiga objetos de valor a la Clínica, como joyas o tarjetas de crédito.
- Se le pedirá a la persona que lo acompañe que lleve sus objetos personales. Ingresará en una habitación doble para que pueda estar acompañado en todo momento por un familiar. Su familia esperará en la habitación (se le informará
al finalizar la intervención). - Se le pedirá que se quite los lentes de contacto, dentaduras postizas, piercing.
- Se le rasurará el abdomen de forma amplia si presenta vello.
- Se le colocará una vía intravenosa en el brazo para administrar sueros y medicamentos durante y después de la cirugía.
- Previamente a ser trasladado al quirófano deberá orinar con la intención de intentar evitar colocar una sonda vesical.
Intervención quirúrgica
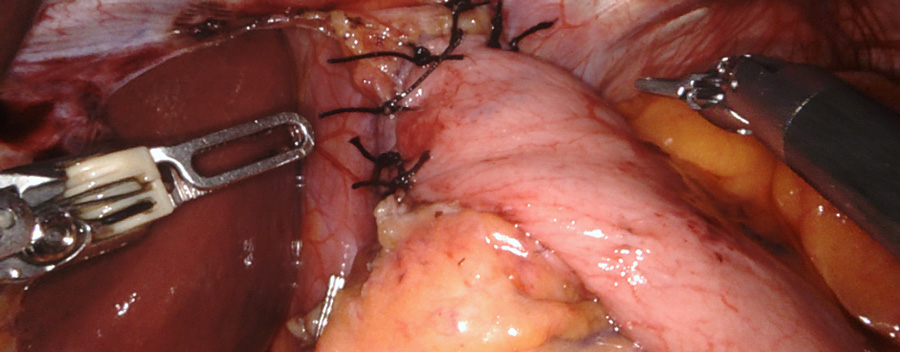
- La cirugía laparoscópica de la acalasia habitualmente se realiza por medio de cinco incisiones pequeñas (de 5 y 12 mm), a través de las cuales se introduce una cámara y el instrumental de trabajo del cirujano principal y cirujano ayudante. Se realiza la miotomía (sección de las dos capas musculares del esófago) en la cara anterior del esófago y posteriormente a la misma se realiza una endoscopia intraoperatoria para confirmar la sección completa de las fibras musculares y la ausencia de perforaciones mucosas. Finalmente se realiza la funduplicatura anterior de 180º tipo Dor. No se deja sonda nasogástrica tras la intervención, ni tampoco drenajes.
Postoperatorio inmediato
- Cuando se despierte de la cirugía, estará en una sala de recuperación y tendrá una mascarilla de oxígeno que le cubrirá la nariz y la boca. Es posible que le duela la garganta debido al tubo de respiración que estuvo presente durante la cirugía. Este dolor, en el caso de presentarse, generalmente desaparece después de uno o dos días.
- Una vez que esté más alerta, la enfermera en la sala de recuperación cambiará su dispositivo de suministro de oxígeno a una cánula nasal, un pequeño tubo de plástico que se engancha sobre sus oídos y se coloca debajo de su nariz.
- Es muy importante realizar una movilización precoz tras la cirugía e inicio de heparina de bajo peso molecular subcutánea, durante al menos 10 días.
- Al día siguiente de la cirugía se realizará un estudio esófago-gastro-duodenal en la sala de Radiología, dándole un contraste a beber (gastrografín) y previo a iniciar tolerancia a líquidos.
- A las 48 horas de la cirugía se progresa a dieta triturada y se procede al alta hospitalaria si la tolerancia oral es adecuada.
TRAS EL ALTA HOSPITALARIA
- Revisión periódica en consultas. La primera revisión se hará a los 7-10 días tras la cirugía.
- Evite la cafeína, las bebidas carbonatadas y las bebidas cítricas.
- Dieta a base de líquidos (sin gas) y comida variada triturada durante 3 semanas.
- Al estar tomando la comida a base de purés puede agravarse su estreñimiento de ahí que si usted es estreñido se beneficiará de tomar un laxante diario.
- No deberá levantar pesos de más de 3 kg, ni realizar esfuerzos físicos en un mes desde la intervención. A partir de entonces puede empezar a hacer ejercicio físico, comenzando por carrera o bicicleta, y esperando 2 semanas más para comenzar con ejercicios que impliquen sobrecarga de músculos abdominales.
- Podrá salir a la calle y es aconsejable realizar paseos frecuentes, de forma moderada, desde el alta hospitalaria. Además, conviene que no esté mucho tiempo seguido quieto ni en reposo, para evitar complicaciones tromboembólicas.
- Podrá conducir tras la primera visita de revisión postoperatoria en consultas.
- Tras el alta la necesidad de analgésicos va a ser muy escasa, siendo frecuente el dolor de hombros (debido a la insuflación de gas para realizar la cirugía) que puede durar dos o tres días, y ligero dolor a nivel de las heridas.
- Para aliviar el dolor suele ser suficiente con un Paracetamol efervescente cada 8 horas durante 2 o 3 días, y después continuar con analgesia sólo si tiene dolor, o bien puede tomar cualquier otro analgésico o anti-inflamatorio que use habitualmente (Ibuprofeno, Dexquetoprofeno o Metamizol) mejor en forma de sobres, líquido, efervescente o gel para evitar que se atasquen los comprimidos o cápsulas.
- Se tendrá que poner una inyección de heparina subcutánea diaria, durante un mínimo de 10 días tras el alta.
- Tras el alta es posible que note una pequeña hinchazón alrededor de alguna incisión. Esto es normal. Sin embargo, póngase en contacto con nosotros o acuda a la Clínica si tiene fiebre, hinchazón excesivo en alguna herida, enrojecimiento, sangrado o aumento del dolor.
- Los pequeñas tiritas o tiras de aproximación que cubren sus heridas (llamados steri-strips) se retirarán previo al alta y podrá dejar las heridas al aire.
- Puede ducharse y mojar las heridas, secándolas bien tras la ducha y aplicando sobre ellas betadine o cristalmina (clorhexidina transparente) a partir del segundo o tercer día.
Dr Canga – Director de Tesis Doctoral
Cirugía Laparoscópica de la Acalasia
2019 – DOCTORANDA ISABEL MARCO LÓPEZ
Contacta conmigo sin compromiso
Estudiaremos tu caso juntos y te ofreceré la solución a tu problema.



